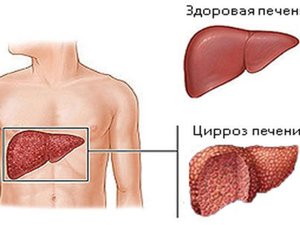
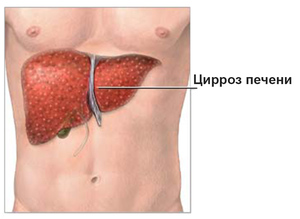
 Цирроз печени – последняя стадия всех хронических заболеваний печени, который связан с необратимыми структурными изменениями и с постепенной утратой всех функций органа. Болезнь широко распространена и находится на шестом месте, как главная причина смерти людей в возрасте 35–60 лет (на 100 тысяч населения приходится 30 случаев в год). Частота заболевания за последние годы увеличилась на 13%. Мужчины в 3 раза чаще болеют, чем женщины. Пик заболеваемости приходится на возрастной период после сорока лет.
Цирроз печени – последняя стадия всех хронических заболеваний печени, который связан с необратимыми структурными изменениями и с постепенной утратой всех функций органа. Болезнь широко распространена и находится на шестом месте, как главная причина смерти людей в возрасте 35–60 лет (на 100 тысяч населения приходится 30 случаев в год). Частота заболевания за последние годы увеличилась на 13%. Мужчины в 3 раза чаще болеют, чем женщины. Пик заболеваемости приходится на возрастной период после сорока лет.
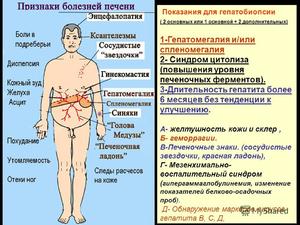
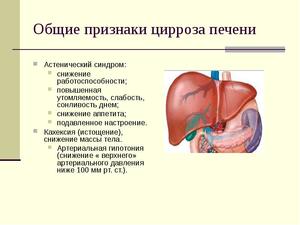
Признаки цирроза печени
Многие задаются вопросом, болит ли печень при циррозе. Боль в животе — основной признак, болит в правом подреберье, но могут присутствовать и другие симптомы. Кроме того, заболевание часто протекает без признаков (около 20%) и патология обнаруживается только после смерти человека.
Начальные симптомы
К первым симптомам цирроза печени относятся:
 Систематические боли в животе, которые локализуются в правом подреберье. Обычно они усиливаются после употребления жареной, жирной, копчёной или маринованной пищи, алкогольных напитков, а также после физической нагрузки.
Систематические боли в животе, которые локализуются в правом подреберье. Обычно они усиливаются после употребления жареной, жирной, копчёной или маринованной пищи, алкогольных напитков, а также после физической нагрузки.- Нервозность, вспыльчивость, повышенная утомляемость.
- Частые расстройства в работе ЖКТ – понижение аппетита, тошнота, вздутие живота, рвота, диарея.
- Кожные покровы и слизистые оболочки желтеют.
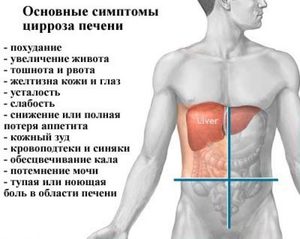
Основные симптомы
Какие симптомы при циррозе, кроме начальных, могут ещё беспокоить больного:
 С развитием болезни боль в животе усиливается, становится колющей и ноющей с чувством тяжести.
С развитием болезни боль в животе усиливается, становится колющей и ноющей с чувством тяжести.- Быстрая потеря массы тела, особенно худеют нижние конечности, а живот заметно выпирает вперёд.
- Тошнота и рвота всё чаще появляются. В рвотных массах может присутствовать кровь, что говорит о венозном кровотечении органов пищеварения.
- Слабеют и атрофируются мышцы, больной жалуется на общую слабость.
- Наблюдаются болевые ощущения и припухлость в суставах, утолщаются кончики пальцев, а кожа у ногтей становится красноватого цвета.
- Красный оттенок также приобретают ступни, ладони и капилляры на лице.
- На верхней части тела образуются сосудистые звёздочки, по мере прогрессирования (разложения печени) болезни их количество увеличивается.
- У мужчин происходит увеличение молочных желёз, выпадают волосы на лобке и подмышках, атрофируются половые органы.
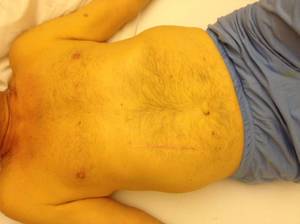
- Жёлтого цвета становятся кожа, слизистые оболочки и глазные белки. Это указывает на то, что печень не справляется с переработкой билирубина.
- Наблюдаются отеки языка и ног, кожный зуд, кровотечения из носа. Веки и нос покрываются ангиомами, позднее в области век образуются ксантелазмы.
- Появляются апатичное состояние, бессонница, иногда нарушение сознания и спутанность, ухудшается память.
- Повышается температура тела, которая нормализуется только после улучшения состояния.
- Наблюдается увеличение селезёнки и количества жидкости в брюшине.
Причины появления цирроза
Основными причинами, которые ведут к развитию цирроза, являются:
 Вирусный гепатит, который, по некоторым данным, приводит к развитию болезни в 10–25% случаев. Заболеванием заканчиваются гепатиты В, С, D и недавно выявленный G.
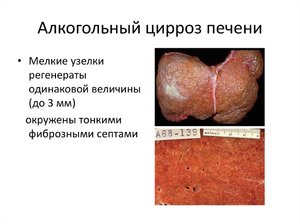
Вирусный гепатит, который, по некоторым данным, приводит к развитию болезни в 10–25% случаев. Заболеванием заканчиваются гепатиты В, С, D и недавно выявленный G.- Употребление большого количества алкоголя на протяжении 10 лет и больше. Формирование патологии не зависит от конкретного напитка, главный фактор – наличие в нём этилового спирта, который долгое время поступает в организм.
- Сбои в работе иммунной системы. К развитию патологии часто ведут аутоиммунные заболевания.
- Портальная гипертензия. Венозный застой в органе или синдром Бадд-Киари.
- Наследственные заболевания, например, генетические нарушения обмена веществ (Болезнь Вильсона — Коновалова, аномалия накопления гликогена, дефицит галактоз-1-фосфат — уридилтрансферазы и а1-антитрипсина).
- Разные патологии жёлчно-выводящих путей (печёночная обструкция, желчекаменная болезнь и другие).
- Отравление химическими веществами, которые токсичны для организма. Среди них особо пагубны для печени соли тяжёлых металлов, промышленные и грибные яды. Длительный приём некоторых лекарств.
- Риск развития патологии существует при одновременном сочетании гепатита и употреблении алкоголя.
Кроме того, стоит упомянуть и о криптогенном циррозе, причины которого до сих пор неизвестны. Он диагностируется в пределах 15–40 случаев. Провоцирующим фактором могут быть регулярные недоедания, инфекционные заболевания, сифилис (частая причина цирроза у новорождённых).
Осложнения цирроза печени на разных стадиях
Заболевание проходит несколько стадий, каждая стадия имеет свои клинические проявления. Подбор лечения и состояние больного зависят от того, как прогрессировала болезнь.
Компенсация – 1 стадия
 Компенсация – начальная стадия цирроза печени, при которой не наблюдается сильно выраженных симптомов. Диагностировать начало цирроза можно только с помощью анализов крови. При этой стадии человек может ощущать слабость, рассеянность, нарушение аппетита и концентрации внимания, часто проявляется нервозность. Но такие проявления относят к утомляемости и усталости после работы. Очень важно диагностировать заболевание на первой стадии, так как последующее лечение может дать хорошие результаты.
Компенсация – начальная стадия цирроза печени, при которой не наблюдается сильно выраженных симптомов. Диагностировать начало цирроза можно только с помощью анализов крови. При этой стадии человек может ощущать слабость, рассеянность, нарушение аппетита и концентрации внимания, часто проявляется нервозность. Но такие проявления относят к утомляемости и усталости после работы. Очень важно диагностировать заболевание на первой стадии, так как последующее лечение может дать хорошие результаты.
Субкомпенсация – 2 стадия
При этой стадии постепенно начинают проявляться признаки болезни. Больной замечает появление «звёздочек» на теле и потемнение мочи. Ухудшается общее состояние организма, повышается утомляемость. Затем проявляется желтушность, тошнота и рвота, зуд кожи, краснеют руки и стопы. Обычно во второй стадии человек наедается небольшим количеством пищи. После приёма пищи ощущается тяжесть в животе и тошнота. При развитии субкомпенсации часто повышается температура тела и образуется асцит (увеличение живота за счёт скопления жидкости в брюшной полости). Всё это говорит о том, что в печени уже появились участки, которые поражены соединительной тканью и оставшиеся гепатоциты плохо справляются.
Декомпенсация – 3 стадия
Для третьей стадии характерны острые боли, резкая потеря веса, частая тошнота и рвота, диарея, пожелтение слизистых и кожных покровов, носовые кровотечения, постоянная апатия и слабость, бессонница. У заболевших происходит нарушение обмена веществ. Исследования крови показывают понижение альбумина, билирубина и протромбического индекса. Зачастую в этот период появляется внутренние кровотечения, рак печени, перитонит, печёночная кома и другие состояния, при которых больной может быстро умереть.
Терминальная – 4 стадия
На этом этапе у больного коматозное состояние. Для терминальной стадии характерны необратимые изменения всех внутренних органов. Печень сильно уменьшается в размерах, когда как селезёнка, наоборот, увеличивается. Поражается мозг в результате печёночной комы. Боли очень интенсивные и сильные, помогают их снять лишь наркотические препараты. На этой стадии врачи не могут остановить развитие заболевания и человек умирает.
Диагностика и лечение цирроза печени
Лечащий врач устанавливает тяжесть болезни, применяя шкалу критериев по Child – Pugh (СР). Данные критериев являются показатели лабораторных обследований и симптомы цирроза. И только после определения тяжести, специалист назначает адекватное лечение.
Диагностика
Диагностика заболевания обычно включает в себя следующие обследования:
 Биохимические лабораторные исследования крови (печёночный комплекс). О развитии патологии говорит уменьшение белка альбумина и общего белка, увеличение ферментов и билирубина.
Биохимические лабораторные исследования крови (печёночный комплекс). О развитии патологии говорит уменьшение белка альбумина и общего белка, увеличение ферментов и билирубина.- Коагулограмма указывает на нарушения свёртываемости крови.
- В общем анализе крови видны признаки анемии (понижение гемоглобина, уменьшение лейкоцитов и тромбоцитов).
- Маркеры (серологические) на вирусные гепатиты В, С, D, G, а также маркеры на наличие антител (аутоиммунный гепатит).
- Анализ кала на скрытую кровь для выявления кровотечения в ЖКТ.
- Альфа — фетопротеин крови при подозрении рака печени.
- УЗИ органов брюшной полости и сосудов. Исследование показывает структурное изменение и увеличение печени, селезёнки. А также увеличение сосудов и скопление жидкости в брюшине.
- Эзофагогастродуоденоскопия (ФЭГДС) для выявления расширения вен в желудке и пищеводе.
- При помощи биопсии печени устанавливают стадию развития болезни.
- По показаниям врача назначают компьютерную томографию (МРТ) и сцинтиграфию печени. Они помогают более точно изучить изменения в печени.
Учитывая, показания рассмотрим, какие врачи лечат цирроз печени:
- врач инфекционист (если присутствует вирусный цирроз);
- гепатолог (при остальных причинах болезни);
- онколог (при развитии рака печени);
- хирург (при предположении появления внутренних кровотечений).
Лечение
При компенсированном циррозе следует лечить основную болезнь (вирусный гепатит, стеатогепатит – алкогольный или неалкогольный) для предупреждения ухудшения течения заболевания и появления осложнений. Больным рекомендуют:
 диету с содержанием жиров и белков;
диету с содержанием жиров и белков;- лечение цирроза печени у мужчин заключается в полном отказе от алкогольных напитков, от продуктов с химическими консервантами;
- делать вакцинацию и осуществлять приём лекарственных препаратов разрешается только по жизненным показателям;
- ограничение физических нагрузок;
- избегать перегреваний, переохлаждений, инсоляций (загорать);
- не рекомендованы тепловые и физиотерапевтические воздействия;
- избегать голодания.
 Людям с компенсированным циррозом следует наблюдаться у лечащего врача (терапевта), его нужно посещать 1 раз в 3 месяца. Проходя вышеуказанный комплекс обследований.
Людям с компенсированным циррозом следует наблюдаться у лечащего врача (терапевта), его нужно посещать 1 раз в 3 месяца. Проходя вышеуказанный комплекс обследований.
На стадии декомпенсации, из-за риска появления осложнений, пациента направляют на стационарное лечение. Главная цель лечения в этот период – остановить прогрессирование болезни и лечение появившихся осложнений. Лекарства для лечения должен подбирать только лечащий врач. В каждом индивидуальном случае оценивается польза препарата и его возможный вред для больного. Использование гепатопротекторов строго ограничено из-за их недоказанной эффективности при лечении цирроза.
При нарушении оттока жёлчи из клеток печени (холестаз), которое проявляется в желтушности, используют препараты урсодезоксихолиевой кислоты. Длительность лечения ими зависит от состояния больного и тяжести симптомов.
При повышении давления кровоснабжения на органы брюшной полости (портальная гипертензия), проявляющееся в отёках, асците и расширении вен пищевода, назначают нитраты и b-адреноблокаторы.
Хирургический способ лечения заболевания – пересадка (трансплантация) печени. Процедура эта не только дорогостоящая, но и усложняется поиском донора. Обычно пересадка показана, когда консервативные методы лечения не принесли положительных результатов, а процесс разрушения органа продолжается в ускоренном темпе. Но даже после трансплантации больной всю дальнейшую жизнь будет принимать дорогостоящие препараты, которые подавляют иммунную систему.
Профилактика и прогноз
 Профилактика заболевания заключается в ограничении употребления алкоголя, адекватном и своевременном лечении заболеваний вирусного характера, которые способствуют развитию цирроза. А также рекомендован активный образ жизни и правильное, сбалансированное питание.
Профилактика заболевания заключается в ограничении употребления алкоголя, адекватном и своевременном лечении заболеваний вирусного характера, которые способствуют развитию цирроза. А также рекомендован активный образ жизни и правильное, сбалансированное питание.
Алкогольный цирроз при дальнейшем употреблении алкоголя быстро развивается и приводит к опасным для жизни осложнениям. Пациенты с асцитом имеют прогноз на выживаемость около 3–5 лет. При появлении кровотечений венозных вен в брюшной полости в первом эпизоде, выживаемость составляет от 30 до 50%. В подавляющем большинстве к летальному исходу ведёт печёночная кома — 90–100% случаев.
Цирроз – неизлечимая болезнь печени, но при начале лечения на ранних стадиях и искоренении вредных привычек, прогноз бывает относительно благоприятный.
Внимание, только СЕГОДНЯ!